

大腸癌曾連續15年蟬聯台灣發生率最高的癌症,每年新增病例超過16,000 人,平均每天都有人因此離世,更棘手的是,大腸癌初期幾乎沒有明顯症狀,等到出現血便、腹痛或體重驟降時,往往已經是中後期,而早期發現的關鍵就是「大腸鏡檢查」,不過,一聽到要做大腸鏡,很多人的第一反應是「好像很痛?」「聽說要喝好多瀉藥?」「前幾天只能吃白吐司嗎?」這些疑問確實讓不少人對檢查望之卻步,其實只要事前準備得宜、選對適合自己的檢查方式,整個過程並不如想像中可怕,本文會帶你完整了解大腸鏡檢查的所有細節,從傳統、無痛到最新的AI大腸鏡怎麼選,到檢查前的低渣飲食該怎麼吃、檢查後需要注意什麼,一次整理清楚,讓你面對大腸鏡時心裡有底不再慌張。
為什麼需要做大腸鏡?這些警訊別輕忽
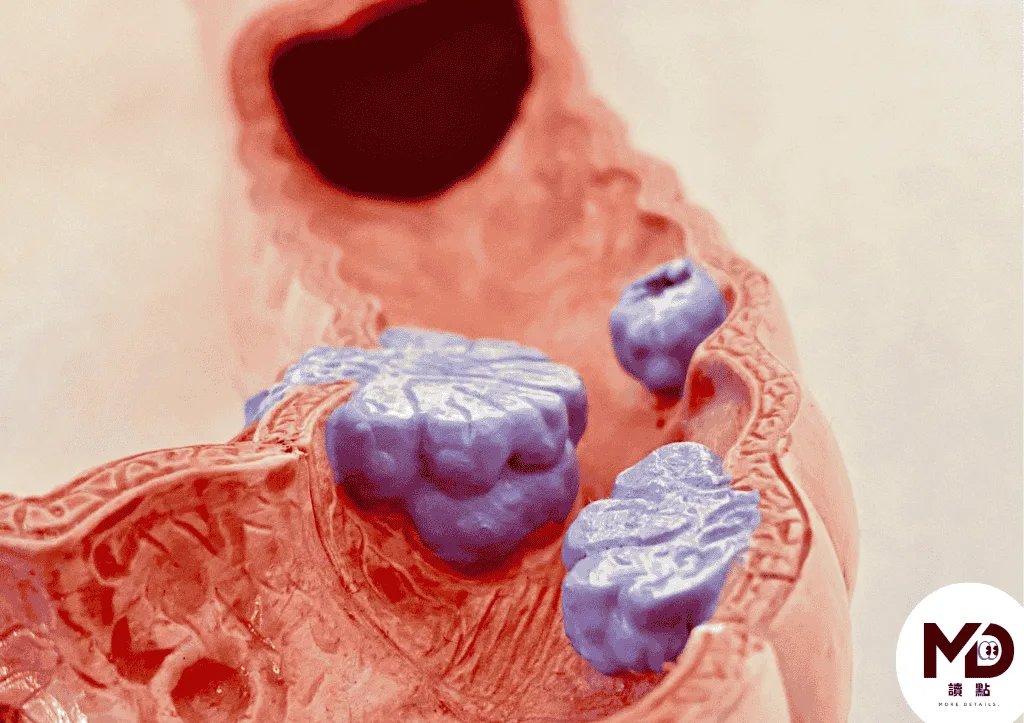
大腸癌之所以可怕,是因為它「很沉默」,大約85%的大腸癌是由大腸瘜肉慢慢演變而來,而瘜肉從產生到癌化,通常需要5到10年的時間,這段時間如果能透過大腸鏡及早發現並切除,幾乎就能阻斷癌症的發生。
除了有症狀的人之外,以下族群也屬於高風險,建議定期做大腸鏡:
大腸鏡是什麼?醫師到底在做什麼?
大腸鏡檢查是透過一根前端裝有鏡頭的軟管,從肛門進入,慢慢深入大腸,讓醫師能直接看到腸道內壁的狀況,檢查範圍會依序通過直腸、乙狀結腸、降結腸、橫結腸、升結腸,最後抵達盲腸,整段長度約超過一公尺。
檢查時醫師會一邊推進內視鏡,一邊觀察黏膜有沒有紅腫、潰瘍、腫瘤或瘜肉,如果發現可疑病灶,可以「當場處理」,這也是大腸鏡最強大的地方,透過大腸鏡能進行的治療包括:
整個檢查時間通常落在15至30分鐘之間,會依照個人腸道狀況、是否有瘜肉需要處理而有所不同,檢查過程中,因為需要打入空氣把腸壁撐開以利觀察,所以會有腹脹、腸絞痛的感覺,這也是許多人覺得不舒服的主因。
大腸鏡種類分析:傳統、無痛、AI 大腸鏡怎麼選?
目前市面上的大腸鏡檢查主要分成三大類。
傳統大腸鏡就是在清醒狀態下進行檢查,不使用麻醉藥物,由於大腸不是直線,鏡頭要隨著彎曲的腸道前進,過程中需要頻繁打入空氣撐開腸壁,很多人會感覺想解便、腸子絞痛、腹脹等,承受的不適感比胃鏡強烈許多,有些人甚至會因為受不了而中途放棄。
無痛大腸鏡則是在檢查前,由麻醉科醫師透過靜脈注射給予鎮靜止痛藥物,讓受檢者在淺眠、無痛的狀態下完成檢查,要特別提醒的是,「無痛」不等於「熟睡」,重點在「止痛鎮靜」,有些人在檢查中可能還是會聽到模糊聲音,但大多不會記得過程,整個麻醉時間約20分鐘到1小時,檢查後需要在恢復室觀察20至30分鐘才能離開。
AI 大腸鏡是近幾年隨著人工智慧發展而興起的新技術,簡單來說就是在傳統或無痛大腸鏡的基礎上,額外搭載AI影像辨識系統,像是為醫師多裝了一隻「不會疲勞的鷹眼」,AI系統每秒可完成高達60張的影像分析,能即時標示出疑似瘜肉的位置,偵測精準度可達95%以上,對於那些體積小、凹陷不明顯,或是躲在腸道皺褶深處的瘜肉,AI都能幫忙抓出來,大幅降低漏檢率,更進階的AI系統還能即時判斷瘜肉的類型與大小,協助醫師決定是否需要切除。
| 項目 | 傳統大腸鏡 | 無痛大腸鏡 | AI 大腸鏡 |
|---|---|---|---|
| 麻醉 | 無麻醉、全程清醒 | 舒眠麻醉、淺眠狀態 | 可搭配無痛或傳統 |
| 舒適度 | 會有明顯脹痛感 | 幾乎無感 | 依搭配方式而定 |
| 檢查精準度 | 依醫師經驗 | 依醫師經驗 | AI 輔助,偵測率更高 |
| 檢查時間 | 15–30 分鐘 | 20–60 分鐘(含麻醉) | 依搭配方式而定 |
| 費用 (僅供參考) |
健保給付可適用 | 麻醉自費約數千元區間 | 自費項目,費用較高 |
| 適合族群 | 可忍痛、預算有限者 | 怕痛、有瘜肉切除需求者 | 追求高精準度、家族史風險者 |
費用部分會因醫院層級、是否健保給付、是否追加切片或瘜肉切除而有差異,建議檢查前先向院所確認明細。
無痛大腸鏡安全嗎?這些高風險族群要特別注意
無痛大腸鏡整體而言是安全性高的淺層麻醉,但並非零風險,以下族群在選擇檢查地點時,建議優先考慮擁有完整麻醉監測設備和充足人力的醫院,而非小型診所或健檢中心。
檢查前務必確認麻醉人員的專業資格,依照麻醉醫學會規範,中重度鎮靜應由麻醉專科醫護執行,他們會配戴有照片的執業執照,檢查前可以請對方出示確認。
大腸鏡低渣飲食怎麼吃?3日準備全圖解
檢查前的飲食準備,可以說是整個大腸鏡檢查成敗的關鍵,腸道如果沒有清乾淨,即使用最高階的AI大腸鏡,藏在糞便後面的瘜肉還是看不到,所以這幾天的飲食真的不能偷懶。
檢查前7天開始,每天要補足1,500至2,000cc的水分,讓腸道可以順利排空,這個階段飲食還不用特別調整,但就是要多喝水。
「低渣飲食」的目的是減少膳食纖維和食物殘渣,讓腸道內盡量沒有留下東西,原則上,必須避開所有高纖蔬果、全穀雜糧、奶製品、堅果和油炸辛辣食物。
這天只能吃「看得到底的液體」,包括無渣飲料、過濾的果汁、運動飲料、米湯、去油肉湯、魚湯、菜湯等,不能喝牛奶、豆漿或任何不透明的液體。
| 項目 | ✅ 可選擇 | ❌ 應避免 |
|---|---|---|
| 烹調方式 | 煮、燙、蒸、炒 | 煎、烤、炸 |
| 主食類 | 精製澱粉:白飯、清粥、白麵條、去邊白吐司、白饅頭 | 高纖澱粉:全麥、糙米、燕麥、玉米、紅豆、綠豆、地瓜、芋頭 |
| 豆魚蛋肉類 | 嫩豆腐、去渣豆漿、去皮去筋的絞肉、瘦肉、魚肉、蒸蛋、炒蛋 | 油豆腐、煎炸豆腐、毛豆、黃豆、高纖豆漿、帶皮帶筋或油炸的肉類魚類、滷蛋、鐵蛋 |
| 乳製品 | 無乳糖之營養品 | 含乳糖乳製品:鮮乳、優格、優酪乳、起司、冰淇淋、拿鐵、鮮奶茶 |
| 蔬菜水果類 | 少纖維蔬菜(白蘿蔔、冬瓜、嫩葉)、過濾蔬菜湯汁;少纖維水果(香瓜、哈密瓜、西瓜、香蕉)、過濾果汁 | 粗纖維蔬菜(竹筍、芹菜、蘆筍、菇類、梗莖)、高纖水果(棗子、柿子、芭樂、鳳梨、橘子)、易產氣蔬菜(洋蔥、韭菜、青椒) |
| 油脂堅果類 | 各種液態食用油 | 花生、瓜子、開心果、芝麻粉等堅果種子 |
| 點心飲料類 | 海綿蛋糕、蒸蛋糕、口糧餅乾、原味蘇打餅乾、運動飲料、蜂蜜水、椰子汁、黑咖啡、茶飲 | 奶油蛋糕、綠豆糕、年糕、沙琪瑪、酥餅、核桃糕、芝麻糕、拿鐵、鮮奶茶、氣泡飲料、酒精、乳酸菌、養樂多、酵素果汁 |
| 其他 | — | 刺激性調味料(辣椒、大蒜、胡椒)、油膩調味重的湯品 |
低渣飲食不只用在大腸鏡檢查前,臨床上也適用於腸道手術、腸阻塞、腹瀉、憩室炎、結腸炎等狀況。
大腸鏡注意事項
準備做大腸鏡前,除了飲食之外,還有幾個關鍵的注意事項必須知道。
當天若糞便水還不是清澈透明狀,醫護人員可能會加做清潔灌腸,直到排出清水為止,檢查前醫師會依狀況給予止痛或鎮靜藥物,打完後可能會頭暈,為了安全會用輪椅或推床送往檢查室。
| 時間點 | 注意事項 |
|---|---|
| 檢查後 30–60 分鐘 | 鎮靜劑退效後,若無頭暈、嘔吐即可進食清淡低渣食物 |
| 當天 | 不可自行騎車或開車、避免簽約、操作提款機等需判斷力的事務,最好有家屬陪同 |
| 切除瘜肉後 3 天內 | 採軟質飲食(稀飯、麵條、白吐司、蒸蛋、魚肉),避開高纖、生食與刺激性食物 |
| 切除瘜肉後 1 週內 | 不要做劇烈運動,特別是腹部用力的動作(打球、游泳、搬重物) |
| 有出血風險者 | 避免搭乘飛機,觀察期內若有不適應立即就醫 |
檢查後若出現嚴重腹痛、發燒、畏寒、解血便、解黑便、持續咳嗽(可能是吸入性肺炎)等症狀,務必立即返院或掛急診,並告知醫師曾做過大腸鏡檢查。
大腸鏡檢查會痛嗎?
傳統(清醒)大腸鏡在檢查過程中因為需要打入空氣撐開腸壁,並讓鏡頭通過腸道彎曲處,確實會有腹脹、絞痛感,程度依個人忍耐度而異;若選擇無痛(舒眠)大腸鏡,透過靜脈麻醉能幾乎感覺不到痛,大多數人醒來後都不記得過程。
大腸鏡檢查多久要做一次?
一般健康無症狀的成年人,建議45至50歲後每5至10年做一次大腸鏡,若曾切除過瘜肉、有家族史,或上次檢查發現異常,則需依醫師建議縮短追蹤頻率,可能每1至3年就要再檢查一次。
做大腸鏡一定要切除瘜肉嗎?
若醫師在檢查過程中發現瘜肉,通常會當場評估並切除,因為大約85%的大腸癌由瘜肉演變而來,切除下來的組織會送病理化驗,確認是否有癌化風險,這是預防大腸癌最有效的方式。
大腸鏡檢查前一天沒喝完瀉藥會怎樣?
清腸不完全會讓腸道內殘留糞便,影響醫師判讀,甚至可能錯過藏在糞便後方的瘜肉或病灶,嚴重時醫師會建議擇日重做。
大腸鏡檢查有健保給付嗎?費用大概多少?
健保給付的大腸鏡檢查需符合一定條件(例如糞便潛血陽性、有症狀、家族史等)。自費部分依項目差異很大,傳統大腸鏡費用較低,無痛大腸鏡的麻醉費通常落在數千元區間,若搭配AI大腸鏡或NBI窄頻影像等高階技術,費用會再增加,若需瘜肉切除、病理化驗也會另計,建議事前向院所確認明細。
做完大腸鏡可以馬上吃東西嗎?
若沒有切除瘜肉、也沒有特別限制,麻醉退效後大約30至60分鐘,沒有頭暈嘔吐就可以先吃清淡低渣的食物;若有切除瘜肉,則建議3天內採軟質飲食,避免高纖、生食和刺激性食物,減少腸道負擔與出血風險。
閱讀【更多細節點】點這裡看更多→【讀點】